Cancers du rectum : quels traitements ?
Plusieurs types de traitements sont utilisés pour traiter les cancers du rectum. Le choix de ceux qui vous sont proposés est effectué par plusieurs médecins lors de la réunion de concertation pluridisciplinaire (RCP).
Dans ce dossier web sont indiqués uniquement les traitements administrés en première intention, c’est-à-dire après le diagnostic.
La chirurgie, la radiothérapie et les traitements médicamenteux (chimiothérapies conventionnelles et/ou thérapies ciblées) sont les principaux traitements des cancers du rectum. Ils peuvent être utilisés seuls ou associés les uns aux autres. Selon les cas, ils ont pour objectifs de :
- supprimer la tumeur ou les métastases, ou en réduire la taille ;
- ralentir le développement de la tumeur ou des métastases ;
- réduire le risque de récidive ;
- prévenir et traiter les symptômes et les complications engendrés par la maladie et les traitements pour assurer la meilleure qualité de vie possible.
À noter : la chirurgie, la radiothérapie et les traitements médicamenteux sont réalisés au sein d’établissements qui sont autorisés à les pratiquer. Ces établissements respectent des critères qui garantissent la qualité et la sécurité de ces traitements. La liste des établissements autorisés par région est disponible sur notre site.
L’arrêt du tabac et de l’alcool
L’arrêt du tabac et de l’alcool est primordial, notamment pour limiter le risque de complications pendant et après les traitements. Poursuivre la consommation de ces substances a également un impact sur le risque de second cancer et la survie.
Il existe de nombreux recours pour vous aider : parlez-en avec l’équipe qui vous suit.
Pour aller plus loin, vous pouvez consulter le dépliant Traitement du cancer et tabac, disponible ci-dessous au téléchargement.
Traitement du cancer et tabac - Pourquoi arrêter et comment me faire aider ?

Exemples de questions à poser à l’équipe médicale
- Quels sont les traitements préconisés dans ma situation ? Pourquoi ?
- Quels sont les objectifs de chacun de ces traitements ?
- Quels en sont les effets indésirables ? Comment les prévenir et les soulager ?
- Où et quand se déroulent les traitements ? Avec quels médecins/équipes médicales ?
- Quelle est leur durée ?
- Comment suis-je suivi pendant les traitements ?
- Quel est l’impact possible sur ma vie quotidienne ?
Comment est établi le choix de vos traitements ?
Votre traitement est adapté à votre cas personnel (votre âge, vos antécédents médicaux et chirurgicaux, les contre-indications éventuelles à certains traitements) et dépend des caractéristiques du cancer dont vous êtes atteint :
- l’endroit où il est situé (au niveau du tiers supérieur du rectum ou dans la partie plus basse du rectum) ;
- son type histologique, c’est-à-dire le type de cellules impliquées ;
- son grade, c’est-à-dire son degré d’agressivité ;
- son stade, qui correspond à son degré d’extension (taille de la tumeur, atteinte ou non des ganglions lymphatiques par des cellules cancéreuses, présence ou non de métastases dans d’autres parties du corps);
- la présence ou non d’une deuxième tumeur dans le côlon (polype ou cancer).
Des examens pour vous proposer un traitement adapté à votre cancer
Ces caractéristiques de votre cancer sont déterminées grâce au bilan diagnostique, qui comprend notamment des examens d’imagerie (par exemple scanner).
Un bilan préthérapeutique est systématiquement effectué pour orienter le choix de vos traitements.
Quels sont les examens du bilan préthérapeutique ?
Évaluation cardiovasculaire
Cet examen est non systématique.
Examen clinique par un cardiologue associé ou non à une échographie cardiaque.
Objectif : déterminer les risques cardiaques d’une anesthésie et d’une intervention chirurgicale prolongée.
Évaluation clinique et nutritionnelle initiale
Cet examen est systématique.
Un bon équilibre nutritionnel est indispensable avant le début du traitement car il conditionne le pronostic.
Cette évaluation permet d’identifier un état de dénutrition et d’y remédier par des mesures adaptées :
- mesure du poids et de la taille pour le calcul de l’IMC (Indice de Masse Corporelle qui se calcule en divisant le poids d’une personne par sa taille au carré (poids en kg/taille en m x taille en m)) ;
- recherche d’une perte de poids par rapport au poids habituel ;
- dosage dans le sang des taux d’albumine, de préalbumine et de CRP. Le taux de la protéine C réactive (CRP) dans le sang augmente en présence d’une inflammation.
Les conséquences de la dénutrition.
Un bon état nutritionnel est indispensable pour le bon déroulement des traitements : en savoir plus sur les risques de la dénutrition.
Évaluation gériatrique
Cet examen est systématique pour les personnes âgées de plus de 75 ans.
Cette évaluation en cancérologie permet d’adapter les traitements anticancéreux et de prendre en compte les spécificités des personnes âgées : tests G8, VES 13, FOG, etc.
Il s’agit de tests visant à dépister la fragilité du patient reposant sur plusieurs composantes, dont :
- l’autonomie motrice ;
- l’auto-évaluation de son état de santé ;
- le nombre de médicaments pris au long cours, leurs indications et les risques d’interactions ;
- l’évaluation nutritionnelle ;
- l’état des fonctions cognitives ;
- l’état psychologique.
Lorsqu’un traitement médicamenteux est nécessaire, des examens supplémentaires sont effectués pour orienter le choix des médicaments à utiliser, à la recherche de la présence :
- d’une altération moléculaire dans votre tumeur. Il s’agit d’une anomalie survenue au niveau d’un gène : par exemple, la mutation des gènes RAS qui concerne près de la moitié des personnes atteintes d’un cancer colorectal. Dans les cas d’un cancer métastatique, cette information est déterminante dans le choix des traitements médicamenteux ;
- d’une défaillance du système MMR (MisMatch Repair) responsable d’une augmentation des erreurs lors de la réplication de l’ADN avant la division cellulaire. Cette défaillance est révélée par ce qu’on appelle une instabilité microsatellitaire (MSI pour MicroSatellite Instability). Lorsque la tumeur présente une instabilité microsatellitaire, on dit qu’elle est MSI-H (H pour high en anglais). La présence d’une instabilité microsatellitaire constitue un facteur pronostique favorable en cas de tumeur non métastatique.
La présence de cette instabilité microsatellitaire pourrait également orienter le choix des traitements médicamenteux : au moment de la validation de ce document, des essais cliniques spécifiques d’immunothérapie sont en cours pour les tumeurs métastatiques MSI-H.
Le choix de vos traitements fait l’objet d’une concertation pluridisciplinaire
Votre situation est discutée au cours d’une réunion de concertation pluridisciplinaire (RCP) qui rassemble au moins trois médecins de spécialités différentes : gastroentérologue, chirurgien, oncologue médical, oncologue radiothérapeute, radiologue, pathologiste…
En tenant compte des spécificités de votre situation et en s’appuyant sur des outils d’aide à la décision appelés recommandations de bonnes pratiques, les médecins établissent une proposition de traitements.
Pour en savoir plus sur les réunions de concertation pluridisciplinaire, consulter notre page sur le diagnostic et le choix du traitement.
Ils peuvent aussi vous proposer de participer à un essai clinique.
Participer à un essai clinique, pour quoi faire ?
L’équipe médicale peut vous proposer de participer à un essai clinique. Les essais cliniques sont des études scientifiques menées avec la participation des personnes malades. Cela ne peut être fait qu’après votre information et votre accord écrit.
Le cancer du rectum fait l’objet de nombreuses études qui visent notamment à :
- identifier des altérations moléculaires au niveau des gènes des cellules cancéreuses et proposer aux patients les thérapies ciblées les plus adaptées ;
- évaluer de nouvelles stratégies de traitements (chirurgie, séquences de traitement, etc.) ;
- tester de nouveaux traitements anticancéreux (notamment d’immunothérapie (un traitement médicamenteux qui vise à stimuler le système immunitaire (système de défense du corps) contre les cellules cancéreuses) ou de thérapie ciblée) ;
- évaluer différentes façons d’utiliser les traitements existants en mettant en place de nouvelles combinaisons de molécules. Le but est notamment d’améliorer l’efficacité des traitements et de réduire leurs effets indésirables ;
- comparer l’efficacité des médicaments utilisés pour soulager les symptômes (médicaments contre la douleur, par exemple) ;
- comparer différentes stratégies pour traiter la dénutrition.
Chaque essai clinique a un objectif précis. Pour y participer, les patients doivent satisfaire un certain nombre de critères, appelés critères d’inclusion, spécifiques à chaque essai et fixés dans le protocole de l’essai. C’est le médecin qui vérifie la possibilité que vous puissiez participer ou non.
Pour en savoir plus sur les essais cliniques.
Pour connaître les essais cliniques en cours sur le cancer du rectum, vous pouvez aussi consulter le registre des essais cliniques.
La proposition de traitements est discutée avec vous
Lors d’une consultation spécifique, la consultation d’annonce, le médecin vous explique les caractéristiques de votre maladie. Il vous présente la proposition de traitement retenue, les bénéfices attendus et les effets indésirables possibles. C’est l’occasion pour vous d’en discuter avec lui et de donner votre avis sur la proposition qui vous est faite.
Cette consultation est importante. Il est utile d’être accompagné par l’un de vos proches ou la personne de confiance que vous avez choisie.
Conseil : avant la consultation, notez toutes les questions qui vous viennent en tête et prenez le temps de les poser à votre médecin. Cet échange vous permettra de mieux comprendre et d’intégrer les informations données par le médecin, en particulier celles sur le traitement envisagé, avec ses conséquences sur l’organisation de votre vie quotidienne, et de prendre avec lui les décisions adaptées à votre situation.
Le programme personnalisé de soins
Qu’est-ce que le programme personnalisé de soins ?
Les modalités de la proposition de traitement sont décrites dans un document appelé programme personnalisé de soins (PPS). Il comporte notamment :
- les dates de vos différents traitements ;
- leur durée ;
- les coordonnées des membres de l’équipe soignante.
Quand vous avez donné votre accord sur la proposition de traitement, le document vous est remis et un exemplaire est transmis à votre médecin traitant, qui est un de vos interlocuteurs privilégiés. N’hésitez pas à le présenter aux infirmiers libéraux et au pharmacien qui vont vous suivre dans votre parcours de soin.
Si votre PPS ne vous a pas été délivré, demandez-le à votre équipe soignante.
Le programme personnalisé de soins peut évoluer en fonction de votre état de santé et de vos réactions aux traitements.
Le PPS contient également un volet social qui doit permettre de repérer précocement d’éventuelles difficultés et de mettre en œuvre un accompagnement adéquat.
Un consultation paramédicale, temps d’accompagnement et d’écoute
Après cette consultation avec le médecin, une consultation avec un autre membre de l’équipe soignante, le plus souvent un infirmier, vous est proposée, ainsi qu’à vos proches. C’est un temps d’accompagnement et d’écoute. Vous pouvez revenir sur les informations qui vous ont été données par le médecin, vous les faire expliquer à nouveau ou poser d’autres questions.
L’infirmier évalue avec vous vos besoins en soins et soutiens complémentaires (sur le plan social, psychologique ou nutritionnel, par exemple) et vous oriente si nécessaire vers les professionnels adaptés.
Les médecins, les pharmaciens et les membres de l’équipe soignante sont là pour vous accompagner. Ce sont vos interlocuteurs privilégiés ; n’hésitez pas à leur poser toutes vos questions. Ces échanges contribuent à renforcer le dialogue et la relation de confiance avec l’ensemble de ces professionnels tout au long de votre parcours de soins.
La personne de confiance et les directives anticipées : faire connaitre vos choix
La personne de confiance est une personne que vous désignez, par écrit.
Elle qui peut :
- vous accompagner lors des entretiens médicaux ;
- vous aider dans vos décisions ;
- être consultée par l’équipe soignante si vous vous trouvez dans l’incapacité de recevoir des informations sur votre état de santé et d’exprimer votre volonté.
Les directives anticipées permettent de faire prendre en considération vos souhaits en ce qui concerne les conditions de limitation ou l’arrêt d’un traitement. Elles sont modifiables et révocables à tout moment.
Pour aller plus loin, rendez-vous sur notre page dédiée : Personne de confiance et directives anticipées.
Quels sont les traitements possibles en fonction du stade du cancer ?
Le choix et l’ordre des traitements des cancers du rectum sont définis en fonction des caractéristiques du cancer dont vous êtes atteint et en particulier de son stade, c’est-à-dire de son étendue au moment du diagnostic.
Comment détermine-t-on les stades du cancer du rectum ?
Pour déterminer le stade du cancer, les médecins s’appuient sur un système international de stadification, le système TNM (pour « Tumor, Nodes, Metastasis », ce qui signifie « tumeur, ganglions, métastases »).
Dans ce système, les médecins prennent en compte la profondeur de la tumeur dans les différentes couches du rectum, ainsi que son extension éventuelle aux organes voisins (T), l’atteinte ou non par des cellules cancéreuses de ganglions lymphatiques à proximité (N) et la présence ou non de métastases dans des parties du corps plus éloignées (M).
Il existe cinq stades différents, numérotés de 0 à IV :
- les stades 0, I et II correspondent aux cancers limités au rectum ou à sa périphérie proche (organes à proximité) ;
- le stade III correspond aux cancers qui ont atteint un ou plusieurs ganglions proches du rectum ;
- le stade IV correspond aux cancers qui présentent des métastases à distance.
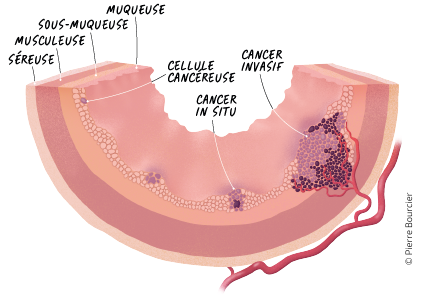
Les stades du cancer selon le degré d’infiltration de la tumeur
Si la tumeur située dans le tiers supérieur du rectum
La tumeur est in situ
Elle est très superficielle et n’envahit pas la sous-muqueuse (stade 0).
Possibilité de traitement : la tumeur est enlevée pendant la coloscopie. On parle de résection endoscopique.
Le cancer est limité au rectum ou a atteint les organes et structures adjacents
Aucun ganglion n’est atteint et il n’y a pas de métastases (stades I et II).
Possibilité de traitement :
- pour les stades I, le traitement consiste en une résection endoscopique pour les tumeurs superficielles ou en une résection chirurgicale pour les tumeurs plus infiltrantes ;
- pour les stades II, la chirurgie est le traitement de référence. Dans certains cas, une chimiothérapie peut être envisagée en complément de la chirurgie, notamment si des facteurs de risque de récidive sont identifiés.
Le cancer est limité au rectum ou a atteint les organes et structures adjacents
Des cellules cancéreuses ont atteint un ou plusieurs ganglions lymphatiques. Il n’y a pas de métastases à distance (stades III).
Possibilité de traitement : la chirurgie est le traitement de référence. Elle est suivie dans un délai de 8 semaines d’une chimiothérapie dite adjuvante, c’est-à-dire réalisée après la chirurgie. La durée de la chimiothérapie est variable (de 3 à 6 mois) et discutée en RCP selon les caractéristiques de la tumeur.
Une ou plusieurs métastases
Le cancer a envahi d’autres organes sous la forme d’une ou plusieurs métastases à distance (stade IV).
Possibilité de traitement : le choix des traitements est fonction notamment de vos éventuels symptômes, de votre état général, du nombre de métastases, de leur localisation ainsi que de la possibilité ou non de les retirer.
En l’absence de contre-indications, le traitement peut comporter une chimiothérapie associée, dans certaines situations, à un traitement par thérapie ciblée.
Des examens d’imagerie sont régulièrement réalisés pour évaluer l’efficacité de la chimiothérapie et la possibilité d’une chirurgie de la tumeur du rectum et des métastases.
Dans tous les cas, des soins visant à soulager vos symptômes et améliorer votre qualité de vie sont mis en œuvre.
À savoir : un traitement est dit néoadjuvant lorsqu’il est réalisé avant le traitement principal, et adjuvant lorsqu’il est effectué après.
Tumeur située dans les deux tiers inférieurs du rectum
La tumeur est in situ
Elle est très superficielle et n’envahit pas la sous-muqueuse (stade 0).
Possibilité de traitement : la tumeur est enlevée pendant la coloscopie. On parle de résection endoscopique.
Le cancer est limité à la couche musculeuse du rectum (stade I)
Possibilité de traitement : la chirurgie est le traitement de référence. Toutefois, une résection endoscopique peut être proposée pour certaines tumeurs superficielles. Pour les tumeurs plus infiltrantes, une résection chirurgicale du rectum est réalisée.
Dans de rares situations, d’autres traitements sont proposés (notamment radiothérapie externe, chimiothérapie).
Le cancer a atteint le mésorectum ou les organes et structures situés autour du rectum
Aucun ganglion n’est touché et il n’y a pas de métastase (stade II).
Quelle que soit l’extension de la tumeur dans la paroi du rectum et au-delà, des ganglions sont atteints et il n’y a pas de métastase (stade III).
Possibilité de traitement : le traitement de référence est une radiochimiothérapie suivie d’une chirurgie.
L’indication d’une chimiothérapie adjuvante, c’est-à-dire réalisée après ces traitements, est discutée en RCP.
Le cancer est à un stade métastatique
Il a envahi d’autres organes sous la forme d’une ou plusieurs métastases (stade IV).
Possibilité de traitement : le traitement de la tumeur située au niveau du rectum et/ou des métastases est discuté en RCP.
Des soins visant à soulager vos symptômes et améliorer votre qualité de vie sont mis en œuvre.