De l'état des lieux à la prévention
Mis à jour le
La surexposition aux rayonnements ultraviolets naturels et artificiels représente un facteur de risque majeur dans le développement des cancers de la peau. L’incidence des mélanomes cutanés a été multipliée par 5 en moins de trente ans, faisant du mélanome l'un des cancers dont l’incidence a le plus augmenté. Cette tendance, qui s’accompagne d’un attrait pour une peau bronzée, considérée dans nos sociétés comme un atout esthétique et, à tort, un symbole de bonne santé, fait de la prévention de l’exposition excessive aux UV un enjeu sanitaire important et l’un des principaux facteurs de risque de cancer évitable à combattre.
Sommaire de page
En juillet 2009, le Centre international de recherche sur le cancer (CIRC) a classé « cancérogène certain pour l'homme (groupe 1) » la partie UV du spectre solaire (UVA, UVB, UVC) responsable de l’effet cancérogène du soleil. Ces trois types d’UV ont un effet génotoxique prouvé.
Cette même année, le CIRC a aussi classé dans la liste des agents cancérogènes pour l’homme le rayonnement UV émis par les installations de bronzage artificiel.
Rayonnements UV et cancers : données épidémiologiques
Avec plus de 100 000 nouveaux cas par an, les cancers cutanés (carcinomes basocellulaires, épidermoïdes et mélanomes) sont les cancers les plus fréquents.
Les mélanomes, la forme la plus agressive
La forme la plus agressive, en raison de ses risques de métastases, le mélanome cutané, a vu son nombre de nouveaux cas presque multiplié par 5 (+371 %) entre 1990 et 2018, ce qui représente plus de 15 000 nouveaux cas par an. Ils sont responsables de 1 975 décès en 2018, dont 57 % chez l’homme. Selon le CIRC, près de 83,5 % des mélanomes cutanés seraient dus à l’exposition solaire.
À cela s’ajoutent 380 nouveaux cas de mélanome qui seraient chaque année en France dus aux cabines UV.
Les âges médians au diagnostic et au décès sont respectivement de 66 et 71 ans chez l’homme et de 60 et 73 ans chez la femme. Les mélanomes cutanés constituent l’ un des cancers les plus fréquents parmi les jeunes adultes.
Les mélanomes cutanés présentent cependant un pronostic favorable, avec une survie à 5 ans de 93 %.
Et les carcinomes ?
Il existe d'autres cancers cutanés : les carcinomes. Ils sont de loin, les cancers cutanés les plus fréquents chez l’homme : 70 % d’entre eux sont des carcinomes basocellulaires d’évolution lente et à malignité locale.
Les carcinomes épidermoïdes, minoritaires en nombre, peuvent être associés à une extension ganglionnaire, mais plus rarement à un risque de métastase, à la différence du mélanome. L’incidence des carcinomes épidermoïdes augmente aussi et est deux fois plus élevée chez les hommes que chez les femmes. Ils sont en général facilement guérissables mais le traitement par chirurgie des formes avancées peut néanmoins conduire à des mutilations importantes.
Des facteurs de risque individuels : phototype, antécédents personnels, expositions solaires intense pendant l’enfance, état immunodéprimé…
C’est essentiellement dans l’enfance – notamment via les coups de soleil reçus – que se détermine le risque de mélanome à l’âge adulte.
Par ailleurs, c’est l’exposition intermittente aiguë aux UV, et non l’exposition chronique, qui est la plus associée au développement du mélanome.
En plus du phototype et de la sensibilité de la peau aux UV, la probabilité de développer un cancer cutané dépend d’autres facteurs de risque individuels, comme des antécédents personnels ou familiaux de cancer cutané, un état immunodéprimé, des expositions solaires intenses pendant l’enfance, la présence de nombreux grains de beauté (en particulier s’ils sont plus de 50, asymétriques et ayant un diamètre de plus de 5 mm).
La dose totale d’UV reçue pour un individu (UV naturels et artificiels) détermine le risque carcinogène global, notamment pour les carcinomes épidermoïdes.
Mais la relation entre mélanome cutané et UV est plus complexe. La période, l’intensité de l’exposition aux UV et les facteurs liés à l’hôte semblent interagir fortement.
Les personnes travaillant en extérieur et donc exposées chroniquement aux ultraviolets présentent également un risque de développer un cancer de la peau (et plus particulièrement un risque de carcinome épidermoïde).
Le risque lié aux UV étant cumulatif sur toute la vie (« capital soleil »), il convient de limiter les expositions récréatives aux UV, et ce dès le plus jeune âge.
Il est par ailleurs important de consulter un dermatologue en cas de symptômes cutanés ou de facteurs de risque de cancer de la peau.
Le point sur les effets biologiques des rayonnements UV
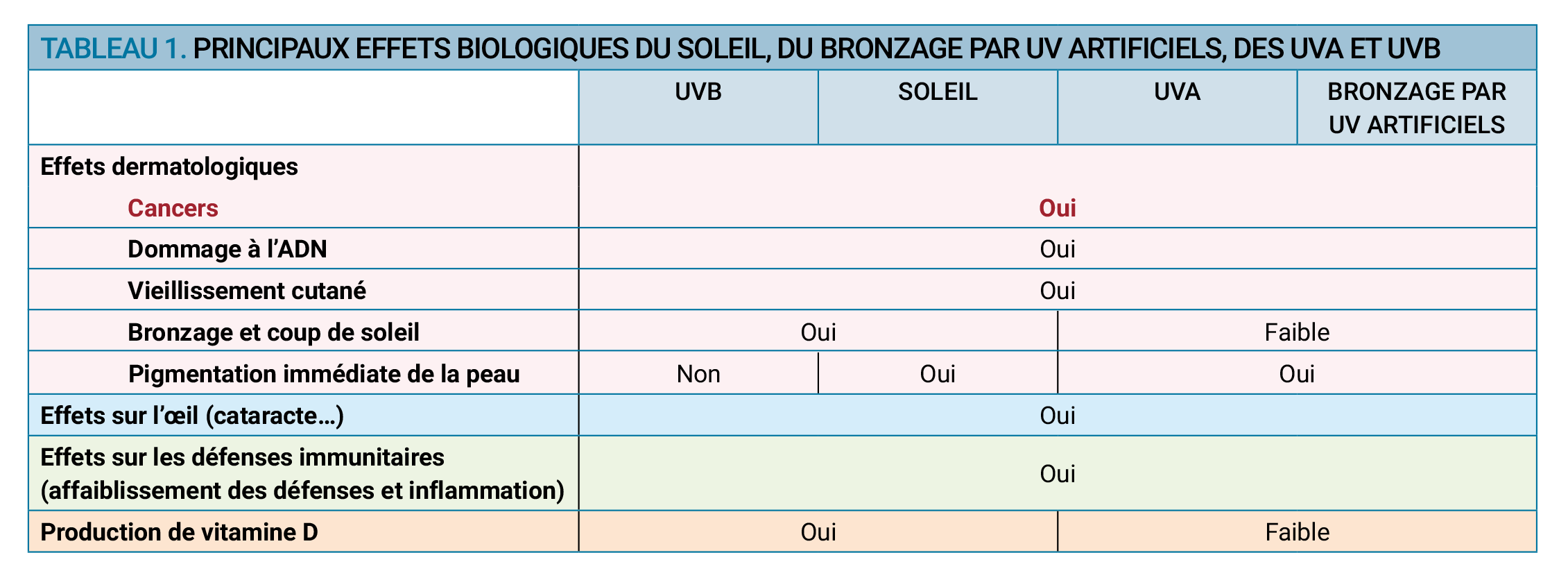
Les UV sont donc des cancérogènes complets: ils peuvent initier un cancer par leur pouvoir génotoxique et le promouvoir par un effet sur la protection immunitaire. Ils induisent également des dommages à l’ADN. Ces éléments font toute leur dangerosité.
Les effets dermatologiques
Les UVA sont à l’origine d’une pigmentation immédiate et transitoire de la peau, dite « effet bonne mine ». L’intensité de cette pigmentation est dépendante de la pigmentation originelle de la peau (quantité de mélanine disponible).
Les UVB induisent, eux, une pigmentation adaptative de la peau ou « bronzage » qui apparaît au troisième jour après exposition et qui persiste 3 à 4 semaines. L’intensité du bronzage dépend fortement des capacités génétiques de chaque individu à synthétiser de la mélanine. Les UVB sont également responsables du coup de soleil, signal d’alerte d’une exposition excessive au soleil.
Les UV induisent également un vieillissement cutané prématuré.
Les autres effets sur la santé
Les UV peuvent avoir d’autres effets sur la santé : atteintes oculaires, affaiblissement du système immunitaire et phénomènes d’inflammation locale.
Les UVB contribuent à la synthèse de vitamine D, nécessaire notamment à l’absorption du calcium par le squelette.
Persistance d'idées fausses sur les UV
Les résultats de l’enquête « Baromètre santé 2015 » montrent que malgré les connaissances sur le risque de cancer cutané lié aux rayonnements UV, les attitudes de protection face à l’exposition ne sont toujours pas optimales, même si la protection des jeunes enfants s’est améliorée.
De plus, il subsiste des idées fausses comme l’« absence de conséquences des coups de soleil dans l’enfance » et les effets « moins nocifs » et « protecteurs » des UV artificiels
Dans le cadre du renforcement de la prévention à l'exposition aux rayonnements UV, l'Institut national du cancer a publié un état des lieux sur les risques de cancer encourus lors de la pratique du bronzage par lampe à UV. Il publie également sur son site un retour sur les idées reçues liées au bronzage artificiel.
Les conseils de prévention à rappeler à vos patients
Les professionnels de santé ont un rôle essentiel à jouer dans la détection précoce des cancers de la peau et tout spécialement du mélanome, le plus grave d'entre eux. Une consultation chez le généraliste peut être l'occasion d'attirer l'attention des patients sur les facteurs de risque de cancers cutanés et de repérer des signes d'alerte qui doivent orienter vers une consultation dermatologique. Infirmiers-infirmières, masseurs-kinésithérapeutes sont aussi des acteurs dans ces actions de prévention et de détection précoce.
Détecté tôt, le mélanome peut la plupart du temps être guéri. Mais en cas de diagnostic tardif, les chances de guérison diminuent considérablement car le mélanome peut rapidement métastaser et les traitements actuels sont alors peu efficaces. Selon le programme SEER aux Etats-Unis, la survie relative à 5 ans est de 98,2 % au stade localisé, 62,4 % en présence d'une extension locorégionale et 15,1 % au stade métastatique.
Poser quelques questions précises à vos patients peut vous aider à évaluer leur niveau de risque en fonction de leurs habitudes d'exposition aux UV et de leurs antécédents personnels ou familiaux de problèmes cutanés.
Vous pouvez également leur rappeler les principaux conseils à suivre pour prévenir leur risque solaire :
Se protéger du soleil, c'est protéger sa santé.
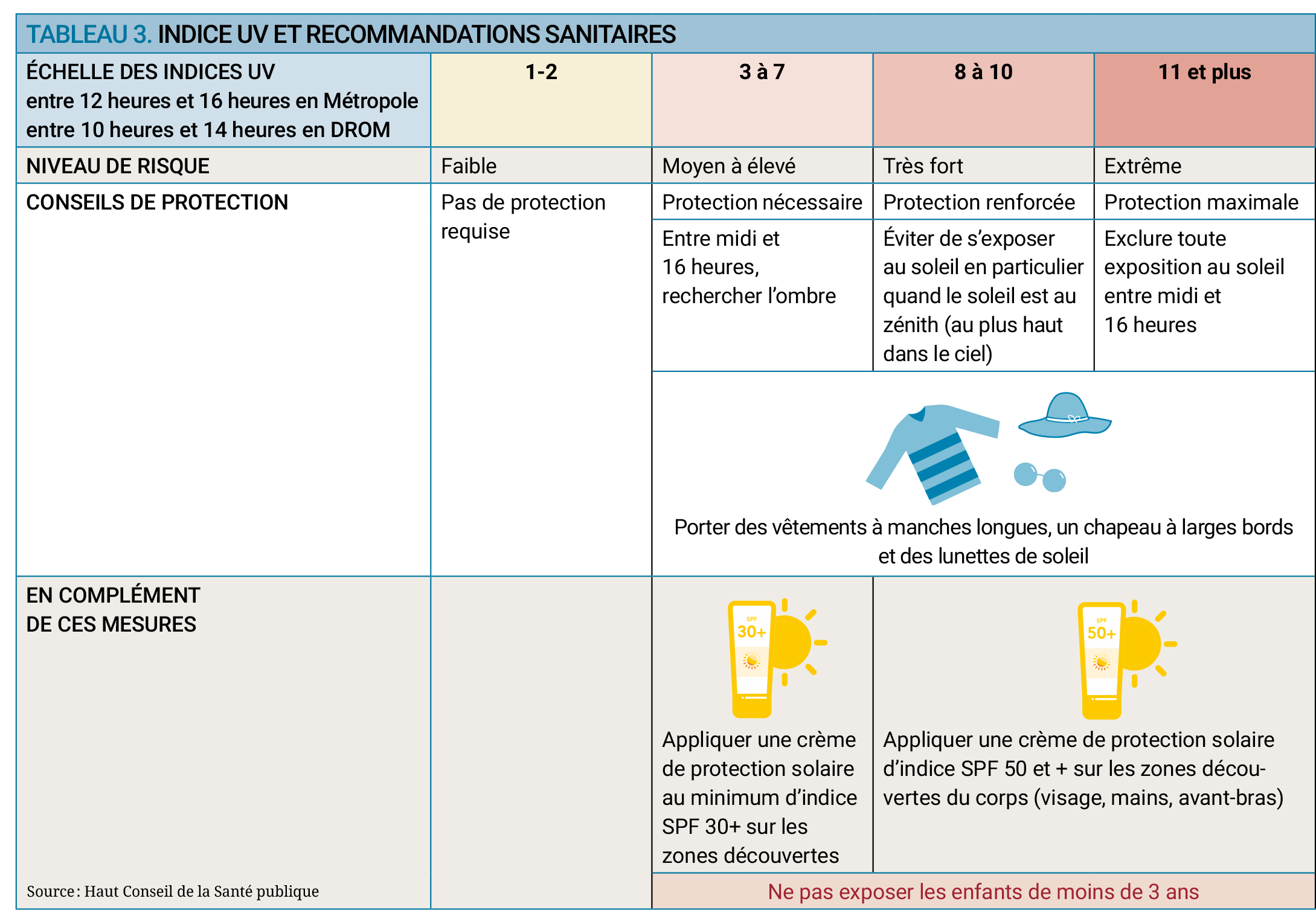
- Privilégier l'ombre, sous les arbres, un préau ou en intérieur et éviter tout particulièrement de s'exposer entre 12 et 16 heures : lorsque le soleil est au plus haut, les rayons UV sont les plus dangereux ;
- Se couvrir (en portant des habits longs et amples, un chapeau à larges bords, des lunettes de soleil filtrant bien les UV et enveloppantes) ;
- Compléter avec de la crème solaire uniquement sur les parties découvertes du corps (visage, mains, avant-bras). Elle doit être appliquée soigneusement toutes les deux heures et systématiquement après la baignade. Mais elle ne doit pas encourager à s'exposer plus longtemps ;
- Les enfants et les adolescents sont plus vulnérables face au soleil. La peau des enfants est plus fine et leur système pigmentaire immature, ce qui les rend plus vulnérables aux effets cancérogènes des rayons UV. Pour limiter les risques, ils doivent donc être particulièrement protégés. Les bébés et enfants de moins de trois ans ne doivent pas être exposés au soleil ;
- Ne pas s'exposer aux lampes de bronzage par UV : les UV artificiels étant cancérogènes pour l'homme, il est fortement déconseillé de s'y exposer. Il est inutile de chercher à préparer sa peau au soleil en s'exposant à ces lampes.
À savoir : En Europe, l’indice UV atteint généralement des niveaux de l'ordre de 7 ou 8 en été, mais il peut dépasser 10 en haute montagne ou sous les tropiques. De plus, la réverbération due aux surfaces claires (sable, eau, neige) augmente l'intensité du rayonnement.
Deux messages clés sur le bronzage
- Exposer mains, avant-bras et visage pendant de courtes périodes (5 à 10 minutes pour les peaux claires et 15 à 30 minutes pour les peaux foncées ou noires) d’avril à septembre permet de synthétiser de la vitamine D.
- Il n’existe pas de bronzage sain. Bien au contraire, le bronzage atteste de lésions au niveau de l’ADN. De surcroît, il n’offre qu’une faible protection pour les expositions suivantes au soleil : les dommages cutanés qui en résultent l’emportent sur tout effet protecteur ultérieur.
Une sensibilité différente en fonction du phototype
Certaines personnes sont plus sensibles que d’autres aux rayons UV. Le type de peau, ou « phototype », constitue un critère important. Une vigilance particulière est recommandée aux personnes à peau claire et cheveux roux ou blonds, chez qui le bronzage est difficile.
Précautions liées aux usages de la crème solaire
Les crèmes solaires ont été développées pour prévenir les coups de soleil. Plus l’indice de la crème est élevé, plus le niveau de protection face aux UV est élevé. Lorsqu’elle est utilisée correctement (tant en fréquence qu’en quantité appliquée), elle réduit le risque de survenue de coups de soleil et semble diminuer le risque de kératoses actiniques et de cancers cutanés non mélaniques.
La littérature scientifique indique cependant que les filtres solaires ne protègent pas, ou peu, contre les mélanomes.
De plus, l’utilisation de crème solaire peut entraîner un mésusage en induisant, le cas échéant, une surexposition au soleil. En effet, l’application de crème solaire peut laisser penser, à tort, que la protection apportée vis-à-vis des UV est suffisante et peut donc entraîner une plus grande exposition au soleil. Si la crème solaire n’est pas appliquée en quantité suffisante, le niveau de protection est bien en dessous du niveau théorique de protection indiqué par le fabricant.
À titre indicatif, les adultes devraient s’efforcer d’en appliquer une couche épaisse :
- 2 cuillères à café de crème solaire pour la tête, les bras et le cou ;
- 2 cuillères à soupe pour tout le corps en portant un maillot de bain.
Aucune crème solaire, quel que soit l’indice de protection (même avec un indice élevé, SPF 30 ou 50), ne peut assurer une protection à 100 %. La meilleure des protections est de rester à l’ombre et de couvrir la peau et les yeux.
Fiches repère et aide à la pratique
L'Institut national du cancer met plusieurs outils à votre disposition afin de vous aider dans votre pratique :
- la fiche repère « Rayonnements ultraviolets et risques de cancer » expose les effets biologiques des rayonnements ultraviolets, permet de déterminer la sensibilité individuelle aux UV et expose les mesure de santé publique mise en place ;
- des fiches destinées aux médecins généralistes, aux infirmiers-infirmières et aux masseurs-kinésithérapeutes apportent des informations sur les facteurs de risque des cancers de la peau et les signes d'alerte.
Santé Publique France propose un minisite : « Risques solaires : se protéger du soleil, c'est protéger sa santé », qui répond aux questions les plus fréquemment posées sur les dangers de l'exposition au soleil.
Le ministère en charge de la Santé propose un dossier : « Les risques sanitaires liés aux rayonnements ultraviolets naturels et artificiels ».
Les actions de prévention des pouvoirs publics
L'action de l'OMS
Au niveau international, le programme INTERSUN de l'Organisation mondiale de la santé (OMS) a pour objectif d’animer la recherche sur les effets du rayonnement UV sur la santé et de diffuser aux États membres de l’OMS des informations et des recommandations de prévention des risques liés à ces expositions.
Un axe important de la Stratégie décennale de lutte contre les cancers
En France, après avoir constitué des préoccupations importantes lors des Plans cancer 2009-2013, puis 2014-2019, le renforcement de la prévention à l'exposition aux rayonnements UV (naturels et artificiels) est l’un des axes forts de la Stratégie décennale de lutte contre les cancers 2021-2030) à travers les actions 1.7 [lien https://www.e-cancer.fr/Institut-national-du-cancer/Strategie-de-lutte-contre-les-cancers-en-France/La-strategie-decennale-de-lutte-contre-les-cancers-2021-2030/La-strategie-en-action/Les-axes-de-la-strategie#toc-axe-1-am-liorer-la-pr-vention]. .
Documents à télécharger
Synthèse du rapport Installation de bronzage UV (2010)
PDF 84 kB
Installations de bronzage UV - Etat des lieux des connaissances sur les risques de cancer
PDF 2 MB